MESA / TESE - Fertilitätsstörungen - ICSI
medizinische Details
.png)
Fruchtbarkeitsstörungen des Mannes sind ein häufiges Krankheitsbild, das wir in unserer Praxis behandeln.
Bei etwa 10 % der betroffenen Männer finden sich keine Spermien in der Samenflüssigkeit (=Ejakulat), was mit dem Fachbegriff Azoospermie beschrieben wird.
Dahinter verbergen sich zwei Formen einer Azoospermie, nämlich die obstruktive und die nicht-obstruktive Azoospermie.
Bei der obstruktiven Azoospermie besteht eine normale Spermienproduktion im Hoden (=Spermatogenese), wobei die Spermien jedoch aufgrund eines Samenwegsverschlusses nicht ins Ejakulat gelangen können. Der Samenwegsverschluß kann angeboren oder durch Entzündung oder Verletzung der Samenwege (z. B. bei einer Operation) verursacht sein.
Bei der nicht-obstruktiven Azoospermie liegt das Problem nicht an den Samenwegen, sondern im Hoden selbst; es liegt also ein "Spermienproduktionsproblem" des Hodens vor. Dies bedeutet jedoch nicht unbedingt, daß im Hoden keine Spermien gebildet werden. Vielmehr kann eine Spermienproduktion in reduziertem Ausmaß vorliegen, so daß im Hoden Spermien produziert werden, diese jedoch nicht über den Nebenhoden hinaus in die Samenflüssigkeit gelangen. In diesem Fall können (je nach Art der Störung) bei ca. 60% der Fälle Spermien auf operativem Wege aus dem Hoden gewonnen und für eine künstliche Befruchtung (ICSI) verwandt werden. Die Ursache einer nicht-obstruktiven Azoospermie kann angeboren oder erworben sein (Leistenhoden in der Kindheit, Zustand nach Chemotherapie oder Bestrahlung wegen einer Tumorerkrankung u. a.).
Entnahme von Nebenhodenflüssigkeit (MESA) oder von Hodengewebe (TESE) zum Versuch der Spermiengewinnung
MESA = mikrochirurgische epididymale Spermatozoenaspiration
TESE = Testikuläre Spermatozoenextraktion
Diese Leistungen werden im Rahmen der interdisziplinären Zusammenarbeit mit reproduktionsmedizinischen Zentren in München angeboten. Auf diesem Gebiet arbeiten wir grundsätzlich mit allen Münchner und Bayerischen IVF-Zentren zusammen. Eine besonders intensive Zusammenarbeit besteht mit dem Kinderwunsch Centrum München - Pasing
Nicht-obstruktive Azoospermie
Wenn aufgrund einer Störung der Spermienproduktion keine Spermien in der Samenflüssigkeit (Ejakulat) erscheinen, nennt man diesen Zustand eine nicht-obstruktive Azoospermie.Dies muß aber nicht heißen, daß im Hoden überhaupt keine Spermien produziert werden. Es kann auch der Fall sein, daß im Hoden zwar Spermien gebildet werden, diese aber aufgrund zu geringer Menge und anderer Mechanismen nicht in der Samenflüssigkeit erscheinen.
Bei nicht-obstruktiver Azoospermie besteht die einzige Therapiechance in der Gewinnung von Hodenspermien (testikuläre Spermatozoen) durch eine Hodenbiopsie (TESE) für die intrazytoplasmatische Spermatozoeninjektion (ICSI).
Die Wahrscheinlichkeit des Vorhandenseins von Hodenspermien trotz fehlendem Spermiennachweis im Ejakulat hängt von der zugrunde liegenden Störung ab und kann vom Arzt vor der Operation eingeschätzt werden. Je nach Art des Hodenschadens liegen die Chancen zur Gewinnung von Hodenspermien zwischen 10% und 80 % (durchschnittlich 60 %) - siehe auch Artikel aus "Andrologia".
Klinefelter-Syndrom
Etwa einer von tausend Männern ist von einer genetischen Variante betroffen, wo ein X-Chromosom zuviel vorhanden ist und deshalb ein Chromosomensatz von 47 XXY resultiert. Bei dieser genetischen Variante (Klinefelter-Syndrom) besteht immer eine schwere Einschränkung der Fruchtbarkeit, meist liegt eine Azoospermie vor, es finden sich also keine Spermien im Ejakulat. Allerdings können trotz dieser nicht-obstruktiven Azoospermie mit ca. 50% iger Wahrscheinlichkeit Spermatozoen im Hoden vorhanden sein, die man operativ gewinnen und für die künstliche Befruchtung ICSI verwenden kann.
Generell gilt, je jünger der Patient, desto höher sind vermutlich die Chancen, Spermatozoen im Hoden finden zu können.
Bei Klinefelter-Patienten sollte zur Gewinnung der Hodenspermien immer eine MIKRO-TESE durchgeführt werden, da das Hodenvolumen fast immer sehr gering ist und deshalb besonders schonend vorgegangen werden muß, um keinen Verlust der hormonproduzierenden Zellen des Hodens zu bewirken.
Außerdem gibt es aus jüngster Zeit wichtige Erkenntnisse über die prognostischen Faktoren für die Wahrscheinlichkeit, Hodenspermatozoen zu gewinnen. Neben dem Alter des Patienten (je jünger, desto günstiger) ist es der Ausgangswert des Testosteron. Liegt der unter 3 ng/ml im Serum, soll eine mehrmonatige medikamentöse Stimulationsbehandlung (mit HCG etc.) erfolgen. Steigt darunter der Testosteronspiegel an, läßt sich also die endogene Testosteronproduktion steigern, liegen günstigere Voraussetzungen für die Detektion von Hodenspermien vor als bei fehlender Stimulierbarkeit des Testosteron (nach Literaturdaten von Schlegel et al. bis zu 80 %). Steigt das Testosteron nicht an, betragen die Chancen zur Spermiendetektion (nach Literaturdaten von Schlegel et al.) nur 20-30 %. Liegt primär eine Testosteronspiegel > 3 ng/ml i. S. vor, braucht nicht vorbehandelt werden. Wohlgemerkt gilt dies alles nur, wenn vorher kein Testoteron in Form von Gel oder Spritzen gegeben wurde. Wurde eine Vorbehandlung mit Testosteron durchgeführt, muß mindestens 6 Monate gewartet werden, bis ggf. eine Testosteronkontrolle und die Op erfolgen können.
Möglicherweise wird sich dieses moderne Konzept der Vorbehandlung vor einer Mikro-TESE auch bei anderen Formen der nicht-obstruktiven Azoospermie (wo keine Klinefelter-Syndrom vorliegt) durchsetzen.
Obstruktive Azoospermie
Wenn ein Verschluß der Samenwege zu einem Fehlen von Spermien im Ejakulat geführt hat, nennt man dies obstruktive Azoospermie. In diesem Fall werden sicher noch Spermien im Hoden gebildet, die meistens auch noch weiter bis in den Nebenhoden gelangen. So können bei obstruktiver Azoospermie Spermien immer vom Hoden durch eine einfache Hodenbiopsie (von einer Stelle) und meistens auch vom Nebenhoden durch eine mikrochirurgische Spermienaspiration (MESA) gewonnen werden.
Die Münchner TESE-Technik
Die Technik und das Konzept der TESE an den Kinderwunschzentren München-Pasing und München-Bogenhausen unterscheidet sich in einigen Punkten wesentlich vom Konzept anderer Arbeitsgruppen. So erfolgt der Eingriff immer in den Räumen des IVF-Zentrums. Die Entnahme des Hodengewebes wird als offene Hodenbiopsie durchgeführt, wobei je nach Erfordernis bis zu 15 und mehr Biopsien pro Hoden entnommen werden. Die notwendige Anzahl der Hodenbiopsie ergibt sich aus der jeweils zeitnahen Rückmeldung aus dem benachbarten IVF-Labor über das bereits entnommene und untersuchte Hodengewebe. So wird eine fraktionierte und volumenadaptierte Biopsietechnik mit flexibler Entscheidung über die Anzahl der zu entnehmenden Hodenbiopsate ermöglicht. Zusätzlich wird immer eine Histologie gewonnen. Die durch mechanische und ggf. zusätzlich enzymatische Extraktion gewonnenen Spermatozoen werden für die spätere ICSI in einzelnen Portionen (straws) eingefroren (kryokonserviert).
TESE: Op- Technik
Der Versuch der Gewinnung testikulärer Spermatozoen erfolgt mittels offener Hodenbiopsie ambulant in örtlicher Betäubung oder in Vollnarkose in den Räumen des Kinderwunschzentrums. Dabei erfolgt der Zugang über einen Hodensackschnitt, im Ausnahmefall über einen Leistenschnitt. Je nach individuellem Ausgangsbefund und intraoperativem Befund wird der Eingriff ein- oder beidseitig durchgeführt. Auch bei beidseitiger Operation braucht normalerweise kein zweiter Hodensackschnitt angelegt zu werden, da von der Mittellinie des Hodensackes aus (Raphe) beide Hodenfächer erreicht werden können. Nach Entnahme des ersten Stücks Hodengewebe wird dieses sofort ins benachbarte IVF-Labor gereicht, wo es innerhalb weniger Minuten aufgearbeitet und auf Spermien untersucht wird. Dieses Ergebnis entscheidet dann über das weitere Vorgehen. Die jeweils zeitnahe Rückmeldung aus dem benachbarten IVF-Labor über das bereits entnommene und untersuchte Hodenparenchym ermöglicht eine fraktionierte und volumenadaptierte Biopsietechnik mit flexibler Entscheidung über die Anzahl der zu entnehmenden Hodenbiopsate, ggf in der Technik der Mikro-TESE (micordissection tese).Zusätzlich wird immer ein sehr kleines Stück Hodengewebe für die feingewebliche Untersuchung (Histologie) entnommen.
Mikro-TESE
Wenn nach Entnahme von 2-3 Biopsien von verschiedenen Stellen des Hodens (bei sehr kleinen Hoden bereits nach einer Biopsie) keine Spermatozoen detektiert werden können, erfolgt das Einschwenken des Operationsmikroskops und die Durchführung der sogenannten Mikro-TESE (=mikrochirurgische testikuläre Spermatozoenextraktion). Dazu wird die Hodenhaut (Tunica albuginea) in der Äquatorialebene quer eröffnet, so daß das darunterliegende Hodengewebe etwas hervorquillt und großflächig unter dem Mikroskop untersucht werden kann. Mit Hilfe des Mikroskops kann es bei heterogenem Hodenschaden gelingen, die Bezirke im Hoden aufzusuchen, in denen noch eine Restspermatogenese (Bildung von Spermien) vorliegt. Nach der großflächigen mikrochirurgischen Exploration des Hodenparenchyms und der gezielten mikrochirurgischen Entnahme von vielen kleinen Biopsien von den Stellen, wo eine fokale Spermatogenese vermutet wird, erfolgt der Wiederverschluß der Hodenhaut mit selbstlösender Naht. Die Rate der Spermiendetektion (= Auffinden von Spermien) liegt mit dieser Technik bei bis zu 70 %. Neben der relativ hohen Spermiendetektionsrate liegt ein weiterer Vorteil der Mikro-TESE im gewebeschonenden Vorgehen mit Entnahme nur sehr kleiner Biopsien. Somit stellt die Mikro-TESE ein minimal-invasives, schonendes Verfahren dar, das besonders bei allen Formen eines inhomogenem Hodenschadens seine Vorteile erweist.
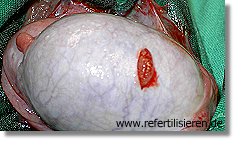 Hodenbiopsie (TESE) von einer Stelle Hodenbiopsie (TESE) von einer Stelle
|
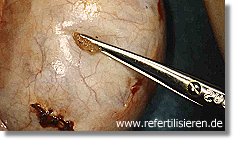 Hodenbiopsie (TESE) von zwei Stellen Hodenbiopsie (TESE) von zwei Stellen
|
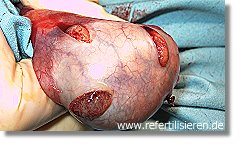 Hodenbiopsie (TESE) bei kleinem (hypolastischem) Hoden von drei Stellen (multilokulär) Hodenbiopsie (TESE) bei kleinem (hypolastischem) Hoden von drei Stellen (multilokulär)
|
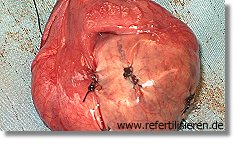 Nach Nahtverschluß der drei Biopsiestellen bei kleinem (hypolastischem) Hoden Nach Nahtverschluß der drei Biopsiestellen bei kleinem (hypolastischem) Hoden
|
 Mikro-TESE: gezielte kleinvolumige Entnahme von Hodenparenchym unter dem Operationsmikroskop bei heterogenem Hodenschaden - hellere Bezirke entsprechen vermuteten Spermatogeneseinseln. Mikro-TESE: gezielte kleinvolumige Entnahme von Hodenparenchym unter dem Operationsmikroskop bei heterogenem Hodenschaden - hellere Bezirke entsprechen vermuteten Spermatogeneseinseln.
|
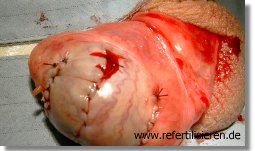 Mikro-TESE: Hoden nach Wiederverschluß der gefäßschonend durchgeführten Incisionen zur ausgedehnten Mikro-TESE bei nicht-obstruktiver Azoospermie Mikro-TESE: Hoden nach Wiederverschluß der gefäßschonend durchgeführten Incisionen zur ausgedehnten Mikro-TESE bei nicht-obstruktiver Azoospermie
|
MESA: OP-Technik
Bei der MESA handelt es sich um die mikrochirurgische Entnahme von Nebenhodenflüssigkeit zur Gewinnung von epididymalen Spermatozoen.
.jpg) Operationsmikroskop Operationsmikroskop
|
 MESA: Aspiration der Nebenhodenflüssigkeit mit einer Mikrokanüle MESA: Aspiration der Nebenhodenflüssigkeit mit einer Mikrokanüle
|
Vor der MESA/TESE - Operation
Untersuchung auf OP-Fähigkeit (Prämedikation) durch den Hausarzt (Laborwerte wie Blutgerinnung, Blutbild u. a. sowie EKG). Diese Unterlagen müssen mit ins Kinderwunschzentrum gebracht werden.
Nach der Operation wird ein Druckverband am Hodensack angelegt, der in der Regel am Morgen nach der Operation entfernt wird. Über das erforderliche Verhalten nach dem Eingriff wird der Patient ausführlich vom Operateur aufgeklärt und erhält ein Merkblatt. Nach der OP darf der Patient für 24 Std. nicht aktiv am Straßenverkehr teilnehmen und muß für denselben Zeitraum unter Beobachtung einer anderen Person stehen.
Mögliche Nebenwirkungen und Komplikationen der MESA/TESE-OP sind: Nachblutung (Risiko 1%), Infektion (Risiko 1 %), Allergie auf Antibiotikum oder örtliches Betäubungsmittel (Risiko bis zu 5 %). Bei den Fällen mit Samenwegsverschluß ändert sich durch den Eingriff nichts am Verschluß. Durch Entnahme von Hodengewebe kann es zu einer Verkleinerung eines Hodens (oder beider Hoden) kommen (Risiko je nach Hodenvolumen bis zu 10 %). Auch ein vollständiges Schrumpfen oder Absterben des Hodens kann als extrem seltene Komplikation des Eingriffs (Risiko < 1:1000) auftreten. Durch den operationsbedingten Verlust von Hodengewebe kann die Produktion des männlichen Hormons (Testosteron) im Hoden beeinträchtigt werden (Risiko bis zu 10 %). Die Gewinnung von Spermien kann nicht garantiert werden.
Literatur zu MESA/TESA und Fertilitätsstörung
CFTR-Diagnostik bei CBAVD - Andrologia 2012
Bedeutung peritubulaerer Zellen bei Spermatogenese - Int J Androl 2012
Sperm Retrieval Procedures and Intracytoplasmatic Spermatozoa Injection with Epididymal and Testicular Sperms
Urologia internationalis 2/2003
Abstract
Male factors determining the outcome of intracytoplasmatic sperm injection with epididymal and testicular spermatozoa.
Andrologia 35/2003
mesa.pdf
Histologie + TESE: zwei Fliegen mit einer Klappe
Uro-News 1/2006
hodenbiopsie.pdf
Mikro-TESE
Refertilisierung und ICSI bei obstruktiver Azoospermie
J. Reproduktionsmedizin 5/2010
Termine für MESA/TESA: Mittwoch nach Vereinbarung über das Andrologie Centrum München (Tel. 089-82081100) im IVF-Zentrum in München.
Kinderwunschzentrum München - Pasing (Tel. 089-244144-67).
E-Mail: info(at)ivf-muenchen.de
